Avant de commencer laissons, la parole à Marisol Touraine qui intervenait en 2016 face à notre consoeur et amie, le Dr Marie-Hélène Rougié dans C politique, pour justifier de l’innocuité du tiers payant généralisé obligatoire sur les prescriptions et l’indépendance des médecins en faisant un parallèle avec la ROSP.
Sur le tiers payant généralisé, laissons Brigitte Dormont, inspiratrice de la loi santé, répondre à notre ancienne ministre. Concentrons-nous sur la ROSP version française du paiement à la performance mis en place dans les pays anglo-saxons.
Si l’on reprend l’historique de la ROSP réalisé par notre confrère, le Dr Brice Duraffourg, et publié sur notre site lors des dernières négociations conventionnelles , Le paiement à la performance (ROSP) : le miroir aux alouettes., on constate au début une opposition des syndicats et de l’Ordre de Médecins à ce système de paiement à la performance menaçant l’indépendance nécessaire à l’ accomplissement de la mission du médecin et mentionnée dans le Serment d’Hippocrate. Opposition syndicale qui fit long feu:
Un peu d’Histoire sur le paiement à la performance en France
La ROSP eut un précurseur appelé CAPI (Contrat d’Amélioration des Pratiques Individuelles). Ce dispositif, créé en 2009, se faisait sur la base du volontariat. Dès son apparition, ce CAPI fut vivement attaqué par tous les syndicats dits représentatifs ainsi que par l’Ordre. Leur cheval de bataille était : « aliénation de l’indépendance professionnelle, encadrement des prescriptions, conflits d’intérêt » …
Environ 16 000 médecins adhérèrent à ce dispositif (soit environ 30 % des médecins généralistes seulement !).Devant cette écrasante minorité d’adhérents au CAPI, l’assurance maladie annonça en 2011, pour les futures discussions conventionnelles, sa volonté de mettre en place un système similaire à ce CAPI mais en l’étendant à tous les médecins avec inclusion d’office.
La ROSP est née, et la plupart des syndicats n’y trouvèrent rien à redire… Un virage à 180° qui devrait nous questionner sur le sens du combat qu’ils avaient alors mené en 2009 !
Pourtant, le CNOM dans son bulletin n°22 de mars-avril 2012, réitéra par la voix de son Président M. Legmann, une nouvelle mise en garde de ce type de rémunération avec les mêmes arguments que ceux de 2009. Legmann précisa : «Ce n’est pas parce 97 % des médecins optent (finalement malgré eux puisque inclus d’office !) pour ce dispositif que ce dernier est plébiscité ». Et en se demandant tout simplement si ce n’était pas juste une absence de choix (ce dispositif étant alors l’unique moyen d’escompter une revalorisation).
Cette sortie du CNOM ne fut pas du tout du goût de la CSMF et du SML. M. Chassang (Président de la CSMF) et C. Jeambrun (Président du SML) publièrent un droit de réponse. Chassang estima que la ROSP « n’a rien à voir avec le CAPI », et « ne mettait pas en cause l’intérêt du patient »2tandis que Jeambrun ajouta « les associations de patients n’y trouvent rien à redire » . Peut-être aurait-il dû préciser que les associations de patients sont surtout… le CISS, financé à plus de 75 % par l’Etat… L’un et l’autre précisant « que les médecins ne pouvaient espérer une revalorisation de leurs honoraires via la hausse des actes de base… ». Notre sort était-il donc là ?
Nos syndicats s’avouent incapables de faire évoluer dignement la valeur de l’acte de notre profession. Mais pour autant doivent-ils encore un peu plus tuer notre médecine libérale, libre et indépendante ?
Cette mort lente de la médecine libérale telle qu’elle avait été conçue initialement ne doit pas déplaire à MG France. Rappelons que MG France est né en 1986 grâce à des militants issus du SMG (Le Syndicat de la Médecine Générale). Ce dernier prônait dans sa charte de création de 1975 un rejet de la médecine libérale avec une remise en cause du paiement à l’acte, une création « d’unités sanitaires de base » (les dispensaires ?) permettant de pratiquer une médecine « gratuite » (vive le TPG de Touraine alors !). Par sa création, MG France obéit à une double logique : logique d’opposition à la médecine libérale telle qu’elle prédomine depuis la mise en place du système d’assurance maladie français et une logique professionnelle d’affirmation de la spécificité de la médecine Générale.
Quant à la FMF, elle dénonce par la voix de J-Paul Hamon le conflit d’intérêt de cette ROSP mais, comme les trois autres syndicats, elle signe quand même la convention… Pourquoi ?
Le nœud du problème est peut-être donc là : la convention et l’argent conventionnel. Cet argent dont les syndicats ont besoin pour vivre, les cotisations des adhérents ne suffisant pas, à moins que ce soit une insuffisance d’adhésions… (environ 10 % de médecins syndiqués). Pour toucher cet argent (dont le montant par an et pendant 5 ans va, grosso modo, de 300 000 à 1 000 000 d’euros en fonction du nombre de syndicats signataires avec la CNAM) les syndicats sont obligés de ratifier la convention. On comprend bien la nécessité pour certains syndicats médicaux de signer la ROSP mais qu’en est-il de l’intérêt des médecins et des patients ?
La ROSP, quel intérêt pour le médecin ?
Il serait financier. En effet souvent présentée par la presse comme le 13e mois du médecin (oubliant évidemment qu’il s’agit là d’un revenu brut donc servant au calcul des cotisations URSSAF, CARMF et autre CFE mais peu importe puisque la communication prime sur la réalité des faits), la ROSP représenterait selon le site de la CPAM 7 000 euros de gain en 2016, par généraliste.
Cependant, si on compare la proportion de la ROSP dans les revenus des médecins généralistes, on constate qu’elle ne représente que 4,1 % en 2014 quand le paiement à l’acte représente 74 %, donc nous sommes loin du 13e du revenu du généraliste.
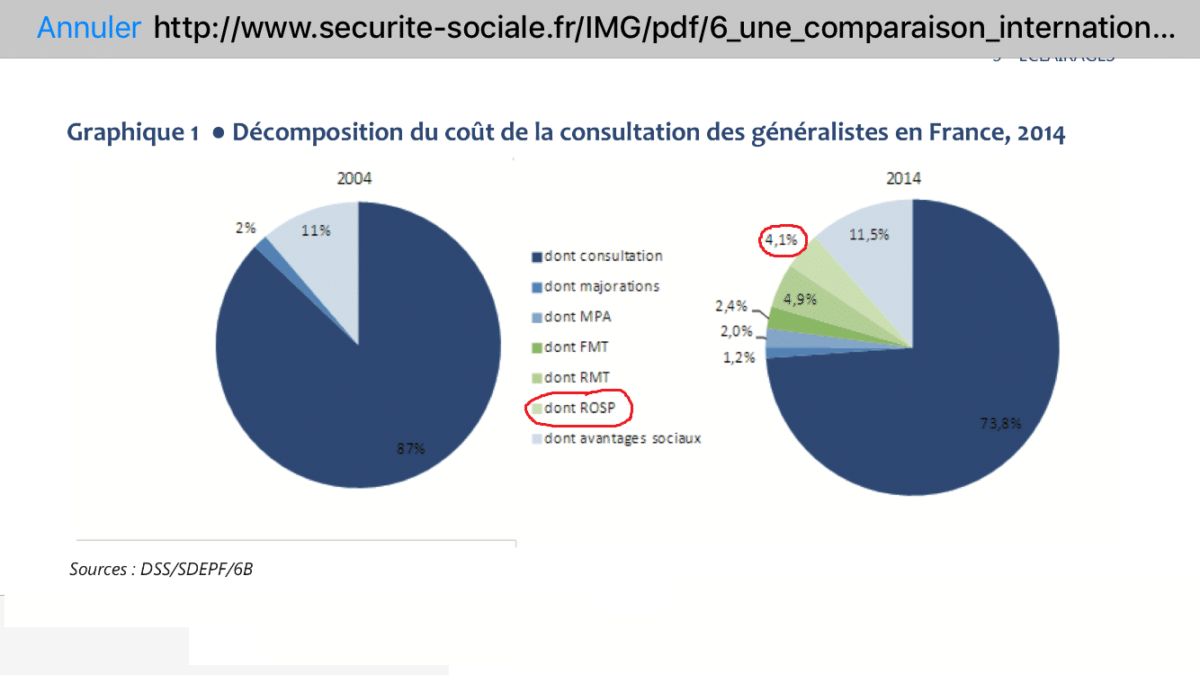
La proportion est encore plus mince pour les médecins spécialistes : les spécialistes, concernés pour la majorité d’entre eux par le seul volet relatif à l’organisation du cabinet (télétransmission des feuilles de soins, utilisation de logiciels informatiques sécurisés), ont perçu une rémunération moyenne, quasi-stable, de 951 €.
Les cardiologues et gastroentérologues rémunérés, qui disposent d’indicateurs cliniques spécifiques, perçoivent en moyenne 2 475 euros et 2 277 euros pour les progrès réalisés sur le plan clinique et sur le volet organisation.
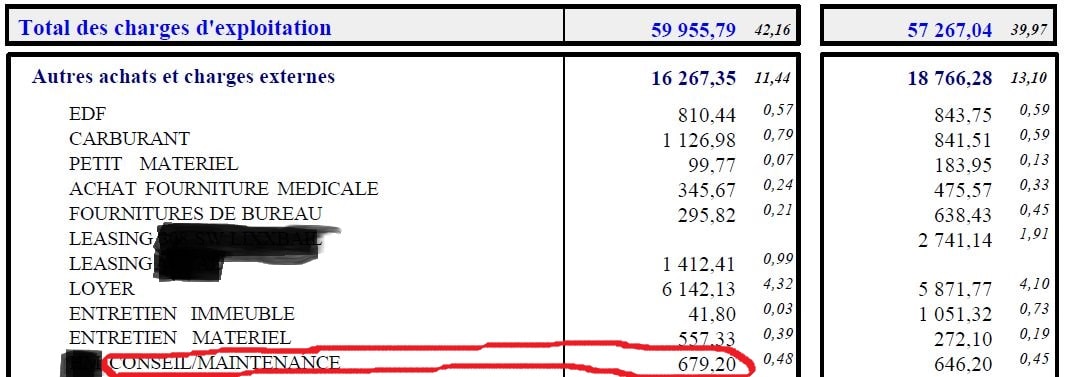
Pour revenir sur le volet organisation du cabinet et informatisation, il est surprenant de constater que 525 euros (75 points, 1 point correspondant à 7 euros) sont versés au médecin dans le cadre de la ROSP pour l’utilisation d’un logiciel agréé par la CPAM alors que le coût annuel pour la maintenance de ce type de logiciel se monte dans notre exemple à 679,20 euros annuels (hors achat du logiciel et l’abonnement mensuel à une base de donnée médicamenteuse type Vidal ou Claude Bernard, une 20 vingtaine d’euros par mois à la charge du médecin). Ainsi le médecin se voit assumer des tâches administratives auparavant dévolues aux services de l’Assurance-Maladie (transmission des arrêts de travail, des bons de transports et déclaration de médecin traitant, etc) et ceci parfois à perte !
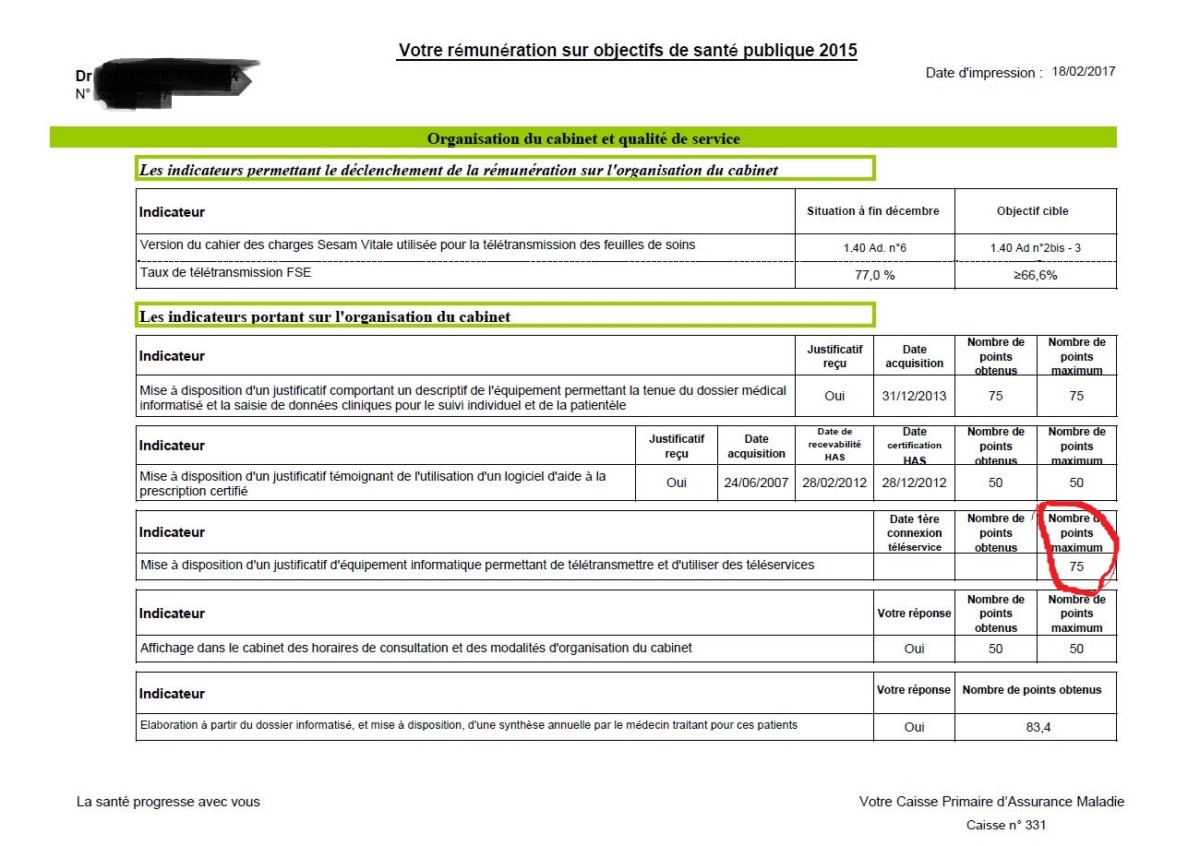
 On remarquera qu’une fois le médecin captif de ce genre de prime, l’ Assurance-maladie se permet de modifier progressivement les conditions d’ attribution de la prime à l’informatisation car, pour en bénéficier en 2017, il faudra utiliser un logiciel agréé permettant de se connecter au Dossier Médical Partagé mis en place par la loi Touraine et qui alimente une base de données-patients dont les informations peuvent être revendues à des sociétés d’ assurance. Le médecin qui refuse ce système se voit ainsi privé des 1700 euros du volet organisation du cabinet !
On remarquera qu’une fois le médecin captif de ce genre de prime, l’ Assurance-maladie se permet de modifier progressivement les conditions d’ attribution de la prime à l’informatisation car, pour en bénéficier en 2017, il faudra utiliser un logiciel agréé permettant de se connecter au Dossier Médical Partagé mis en place par la loi Touraine et qui alimente une base de données-patients dont les informations peuvent être revendues à des sociétés d’ assurance. Le médecin qui refuse ce système se voit ainsi privé des 1700 euros du volet organisation du cabinet !
Pour ceux qui acceptent de participer au DMP, les sociétés éditrices de logiciels médicaux répercutent ainsi les coûts de mise à jour, d’abonnement et de maintenance auprès des médecins (près de 400 euros dans l’exemple ci-contre à la charge du médecin) qui voient ainsi leur “bonus” diminuer comme peau de chagrin, tout en assumant des tâches administratives auparavant dévolues aux services de l’Assurance-Maladie (transmission des arrêts de travail, des bons de transports et déclaration de médecin traitant, etc.).
LES ROSPOLOGUES et le “gaming”
L’intérêt financier de ce type de rémunération est donc très limité pour le médecin au regard d’une augmentation de la valeur du paiement à l’acte et entraîne un certain nombre d’effet pervers chez certains qualifiés de Rospologues, chasseurs de primes qui sélectionnent leurs patients en fonction de leurs pathologies (multiplication des consultations pour des rhumes afin de diminuer les prescriptions d’antibiotiques, sélection des patients nécessitant peu d’arrêt de travail ou phénomène de “gaming”, etc.) ou remplissages d’indicateurs avec chiffres surestimés dans le but de parvenir aux objectifs fixés par l’ Assurance Maladie comme le dénonce notre confrère Dominique Dupagne dans cette vidéo :
La ROSP, quel intérêt pour le patient et la santé publique ?
Des indicateurs dont certains sont sujets à caution:
Certains des indicateurs appelés DE QUALITÉ DE LA PRATIQUE MÉDICALE et listés sur le lien suivant sont en fait purement économiques, à l’instar de la prescription de médicaments génériques et ne sont évidemment pas un gage de la compétence médicale du prescripteur. Il en va de même de la prescription d’antibiotiques de moindre coût même si leur efficacité en fonction de l’indication peut être moindre aussi (amoxicilline/C3G).
D’autres indicateurs sont actuellement contestés par un certain nombre de publications et l’ evidence based medecine dont le dépistage du cancer du sein par mammographie systématique à partir de 50 ans, au sujet duquel le British Medical Journal dénonce”un effet marginal sur la mortalité par cancer du sein, et un taux de surdiagnostic de 50 %”
Il en va de même pour la vaccination anti-grippale avec des taux d’efficacité vaccinale qui varient d’une année à l’autre, de la prescription d’anti-agrégants plaquettaires systématiques en prévention primaire aux patients diabétiques (alors que les études récentes démontrent que le risque de saignement est supérieur au bénéfice potentiel).
Pas étonnant dans ces conditions que l’efficacité ne soit pas au rendez-vous en termes de santé publique ou de prise en charge du patient.
Le P4P n’améliore pas la qualité du soin ni la satisfaction des patients
Il suffit de se rendre en Grande Bretagne où dans les années 2000, un système de P4P a été instauré par le NHS (équivalent de l’assurance maladie) sous le nom de QOF (Quality Outcome Framework). Ce QOF avait comme ambition d’améliorer les pratiques. Il repose sur plus de 130 indicateurs dont environ 80 indicateurs cliniques. Ce QOF représente 25 % du chiffre d’affaire d’un cabinet médical .
Après 10 ans de recul, voici ce que l’on constate :
– une absence de maîtrise des dépenses de santé. L’objectif tablait sur une augmentation du budget alloué de la NHS de 41 % pour la période 2002-2006. Le résultat final était de 64 %… Le budget a donc explosé.
– un problème de justice sociale. Certains auteurs rapportent entre 5 % à 10 % de patients exclus. Les patients faisant perdre de l’argent aux médecins sont exclus par ce dernier.
– pour les maladies chroniques, un risque de délaisser les tâches non rétribuées, entraînant paradoxalement une baisse de la qualité de la relation médicale (écoute du patient, disponibilité, amabilité,…). Le QOF augmente la performance du médecin au détriment de la qualité humaine non quantifiable économiquement mais essentielle dans le soin. Le QOF entraîne une déshumanisation du soin, source d’insatisfaction de la part des patients.
– un problème de pérennité du système : pour la première fois en 2015 la NHS réduit le budget du QOF…
Plusieurs revues spécialisée de référence ont mis en évidence l’absence d’intérêt du P4P et des mesures type ROSP dans l’amélioration de la santé publique dans les pays qui les ont mises en place. Ainsi la prestigieuse revue The Lancet conclut en 2017 à propos du système P4P au Royaume Uni :

“Bien que nous ayons noté de faibles réductions de la mortalité pour un résultat composite de troubles ciblés, le QOF n’était pas associé à des changements significatifs de la mortalité. Nos résultats ont des répercussions sur les effets probables de programmes semblables en matière de santé de la population. La relation entre les motivations et la mortalité doit être évaluée dans des domaines de maladie spécifiques.”
À la suite de cette enquête, la “Patients Association“, principale organisation de patients britanniques, a déclaré que “les médecins devaient se concentrer sur tous leurs patients et pas seulement ceux pour lesquels ils peuvent être payés” !
Plus récemment encore c’est une étude américaine de novembre 2017 qui remet en cause ce système de paiement à la performance :
La VM (Value-Based Payment Modifier) n’était pas associée à des différences de performances sur les programmes mesurés. Les différences de performance entre les pratiques concernant les patients à haut risque et celles concernant les patients à plus faible risque ont été considérablement affectées par des ajustements supplémentaires, suggérant un potentiel pour les programmes de rémunération au rendement de Medicare d’exacerber les disparités en soins de santé.
Conclusion : la ROSP c’est comme le cadeau de Noël que vous n’ aviez pas demandé et que le magasin refuse de vous échanger !

Peu rémunératrice, menaçant l’indépendance professionnelle et bloquant la juste valorisation des honoraires pour le médecin, inefficace et augmentant les inégalités de prise en charge pour le patient, inefficace aussi pour la santé et donc les dépenses publiques, il semble qu’il n’y ait guère que les syndicats signataires de la convention (MGF, FMF et Bloc) qui s’ accommodent de la ROSP.
Il semble cependant que les mentalités changent et que nos idées progressent : alors que l’UFML depuis sa création, n’a eu de cesse de dénoncer le paiement à la performance, certains syndicats qui la traitaient de poujadiste opèrent un retournement de veste tel le SMG .
Certains jeunes médecins, plus lucides que leurs anciens, s’amusent de ces failles dans la ROSP et publient même des méthodes pour augmenter le gaming en ligne: Comment améliorer sa ROSP en toute malhonnêteté !
Pour conclure nous rappelons qu’en 2011 lors des discussions de la ROSP le Dr Jérôme Marty, actuel président de l’UFML-Syndicat, était en contact SMS avec les Dr Chassang et Combier alors respectivement présidents de la CSMF et de l’UNOF, et leur demandait de ne pas accepter ce système qui mettrait en péril l’indépendance des médecins.
Dans ce texte, écrit le 23 juin 2011 au lendemain du vote mettant en place la P4P par les syndicats signataires, Je n’accepte pas /par le Dr Marty UFML, tout était décrit et dénoncé ! L’UFML est depuis apparue dans le champ politique sanitaire et depuis sa naissance, l’UFML ne s’est jamais trompée sur ses analyses.
Je suis médecin, je suis debout, j’adhère à UFML-S
 Dr Franck Chaumeil
Dr Franck Chaumeil
Merci au Dr Brice Duraffourg pour sa précieuse contribution




